
第1回は「胃がんにおける検査と予防」がテーマです。
胃がんは早期に発見できれば治療可能な病気です。
しかし、検査方法にはさまざまな選択肢があり、
どれを選ぶべきか迷うこともあるでしょう。
今回は、「バリウム検査」と「胃カメラ検査」のメリット・デメリットや自分自身の胃がんリスクを
知るための「ABC検診」について、胃がんの名医でがん治療の最前線で治療・手術を行ってきた、
がん研有明病院 山口俊晴名誉院長に話を伺いました。
胃がんは、男女で発症年齢に差があり、男性は50歳前後から発症し、女性よりも早い段階で 胃がんを発症する傾向にあります。
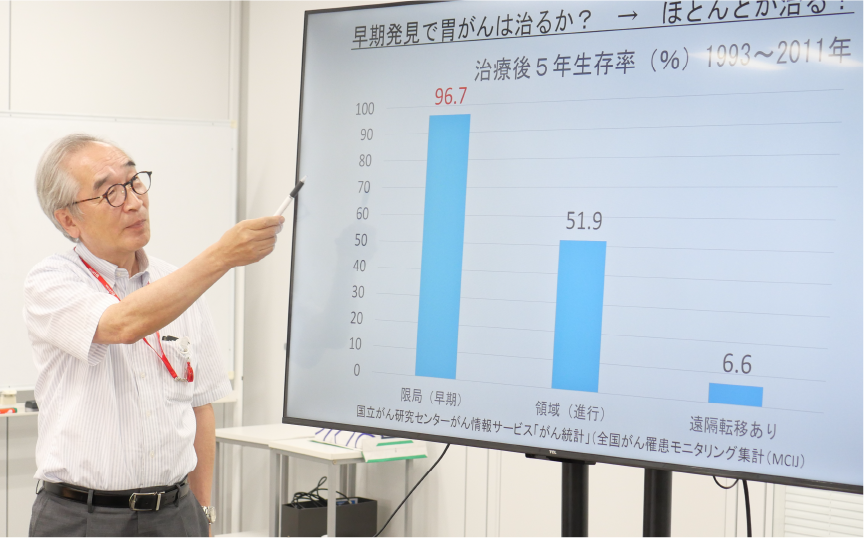
早期に発見された胃がんは、治る可能性が非常に高い病気です。 早期の胃がんとは、胃の粘膜の浅いところにできた小さいがんのこと。 実際に、早期発見された場合の生存率は96.7%にも上ります。一方、進行したがんは、胃の 壁深くまで入り込み、周囲のリンパ節へ転移することもあります。 いわゆるステージ4のがんは、根本的な治療が困難です。したがって、早期発見することが 治療の鍵となります。
手術に対する不安はつきものですが、かつてのような開腹手術が主流だった時代とは異なり、 医療技術は飛躍的に進歩しています。以前は10%に達していた手術の死亡率も、 技術の進歩とともに低くなり腹腔鏡や内視鏡を用いた治療が主流となった現在では、 1%前後にまで低下しています。命に関わるリスクが低いだけでなく、比較的簡単な手術で 治癒が期待できるようになりました。後遺症も少なく、傷が目立たないことも大きなメリットです。
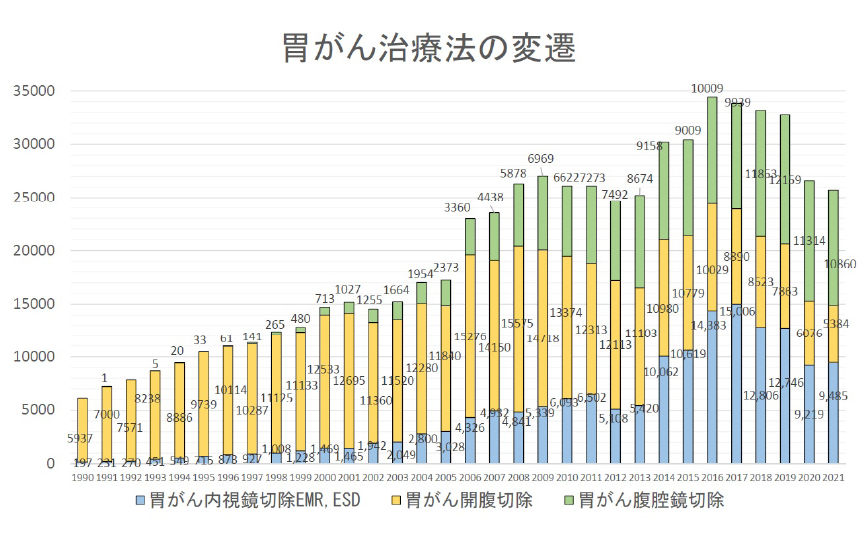
早期発見するには、定期的に検査をする必要があります。従来の胃がん検診では、 バリウム検査が主流でした。これは、胃カメラ検査と比較して、医師の負担や検査時間、 費用面で利点があるためです。ただ、検査方法としては、胃カメラ検査の方が精度は 高いと言えるでしょう。
胃カメラ検査では、胃がんだけでなく他の疾患を発見できる可能性もあります。 例えば、2020年度の調査では、胃がんと診断された801人のうち152人に食道がんも 同時に発見されました。そのうち96例は、内視鏡で治療できる可能性の高い早期がんでした。 食道がんは進行すると予後が悪く、70%が死亡する疾患であるため、早期発見は非常に 重要です。このように、胃カメラ検査は複数の疾患を早期に発見できるというメリットも 持ち合わせています。
しかし、胃カメラ検査に伴う鼻出血や嘔吐反射などを懸念する人もいるかもしれません。 そのような場合は、バリウム検査を選択することも可能です。

また胃カメラ検査には、経鼻内視鏡と経口内視鏡の2種類があります。 両者の大きな違いは、挿入する管の太さです。経鼻内視鏡は直径5~6mm、 経口内視鏡は直径8~9mmです。かつては、細い内視鏡は画質が劣るとされていましたが、 技術の進歩により現在では画質の差はほとんどありません。
鼻腔が狭い人は経鼻内視鏡に適さない場合がありますが、一般的には経鼻内視鏡の方は 嘔吐反射が起こりにくく、楽に検査を受けられると言われています。

日本人の胃がんの9割以上は、ピロリ菌感染が原因であると言われています。 ピロリ菌に感染すると胃炎を引き起こし、それが慢性化すると胃がんのリスクが高まります。
ABC検査(胃がんリスク層別化検査)は、胃がんの有無を調べるのではなく、 胃粘膜の萎縮の程度、慢性胃炎の有無、ピロリ菌感染の有無などから、胃がんのリスクを 評価する検査です。
検査方法は採血のみと簡便なため、医療機関や人間ドックなどのオプション(自費)として 選べる(実施していない医療機関もあり)ほか、自治体が無料または安価で実施している ことがあります。

A群:
胃粘膜の萎縮がなくピロリ菌にも感染していない状態です。胃がんのリスクは極めて低い。
B群:
ピロリ菌に感染しているものの、慢性胃炎には至っていない状態です。胃がんの発症率は
1年間に1,000人に1人程度と言われています。
C群:
ピロリ菌感染と慢性胃炎が併存する状態です。胃がんの発症率は1年間に500人に1人程度と、
B群よりも高くなります。
D群:
ピロリ菌感染はありませんが、慢性胃炎を患っている状態です。ピロリ菌が胃の中で増殖すると
慢性胃炎を引き起こし、胃酸の分泌が低下します。酸性環境でしか生存できないピロリ菌は、
自らが荒らした胃の中では生息できなくなります。実は、このD群が最も胃がんのリスクが高く、
1年間に80人に1人が発症すると言われています。
A群に該当する人も初回は内視鏡検査が良いでしょう。しかしその後は、内視鏡検査を無理に 選択せず、バリウム検査でよいでしょう。 ただ、B~E群に該当する人は、バリウム検査ではなく、最初から内視鏡検査を受けるべき でしょう。ご自身の胃がんリスクを把握し、適切な検査方法を選択することが重要です。
1940年代生まれの日本人の約8割はピロリ菌に感染していました。
かつて汲み取り車が頻繁に往来していました時代に高かったピロリ菌の感染率は、 上下水道の普及に伴い、劇的に低下しました。また、ピロリ菌は人から人へも感染します。 市販の離乳食がなかった時代には、親が口で咀嚼した食べ物を子供に与える習慣も 感染経路の一つとなっていた可能性があります。
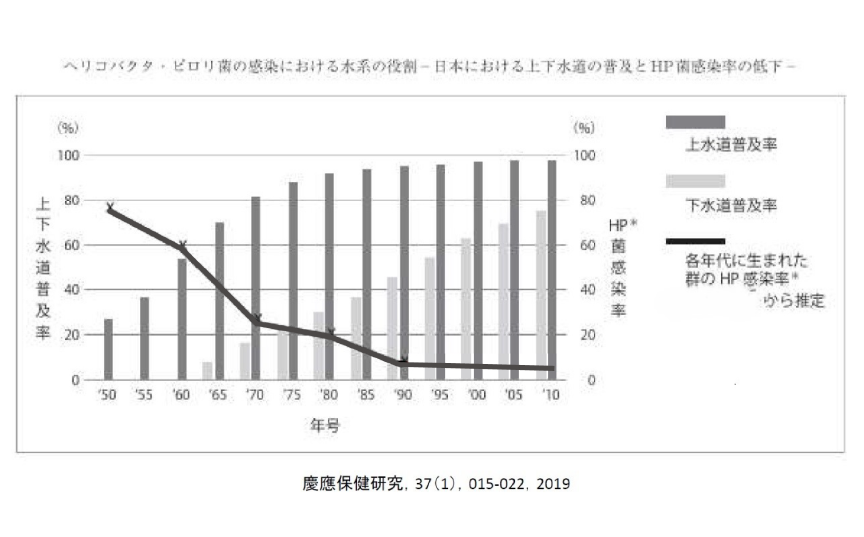
現代の若い世代では、ピロリ菌の感染率が低下し、胃がんのリスクも大幅に減少しています。 実際、胃がん手術の年齢分布を見ると、40歳未満の胃がん患者は1991年には3.9%でしたが、 2013年には1.6%にまで、40~59歳の患者も、36.5%から8%に減少しています。
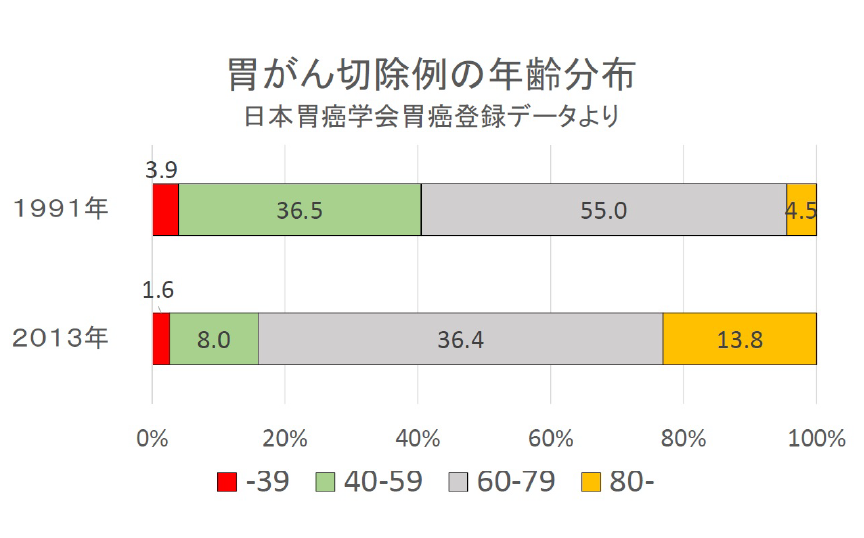
胃がんはかつて若年層にも見られる病気でしたが、現在ではピロリ菌に感染した高齢者の 病気になりつつあります。罹患率も減少傾向にあり、それに伴い死亡率も低下しています。 克服に向けた取り組みが着実に成果を上げていると言えますので、過度に不安を抱く必要は ありません。また、胃がんは遺伝的要因が低い病気です。
ただ、予防の観点からも喫煙については考えるべきです。タバコの煙に含まれる発がん物質が、 胃の粘膜に悪影響を及ぼし、がんの発生を促進すると考えられています。
健康を維持するためには、「きれいな水」、「きれいな空気」、「バランスの取れた正しい食事」が 重要です。これらは、どんな手術や検診よりも大切な健康の基盤となるでしょう。
・年齢を重ねると腸の働きが低下し、腸内環境が悪化しやすくなる
・日本人女性の8割が下がり腸
・腸もみは1日2分から自分でも実践できる

山口俊晴
(やまぐち・としはる)
がん研究会有明病院名誉院長
バリューHRビルクリニック院長
消化器外科医。1973年京都府立医科大学卒業。 2015年に公益財団法人がん研究会有明病院病院長、2018 年より名誉院長。 2020年には、「人にやさしい検診」をコンセプトに検診サービスを提供する 医療法人社団バリューメディカルバリューHRビルクリニックの院長に就任。 胃がんの「治療ガイドライン」の作成委員(初版から3版)を務め、NHK「今日の健康」 「名医にQ」「チョイス@病気になったとき」などに胃がんの専門家として出演。 著書に『がん患者・家族からの質問―担当医としてこのように答えたい』(へるす出版) などがある。
※クイズの解答の際に、メールアドレスのご入力が必要です。
※けんぽのメルマガの配信されているアドレスをご入力ください。
※メルマガ配信対象外のメールアドレスでの解答をされた場合は無効となります。
※クイズの解答はおひとり1回となります。複数行われた方は一番早い解答を対象といたします。
※博報堂健保加入者以外の方が応募された場合は無効となります。